Patiënten die koorts of een luchtwegeninfectie hebben, verminderde geur of smaak, een loopneus (of andere symptomen van Corona) hebben, of patiënten die in contact zijn geweest met een besmette patiënt, vragen we om hun afspraak te verzetten en het kabinet niet te betreden!!!
U komt binnen op uw afgesproken uur, niet vroeger om het contact met andere patiënten te vermijden en om de nodige toestellen te kunnen ontsmetten.
Bij het binnenkomen draagt u een mondmasker of analoog.











CONSULTATIE | ONDERZOEK
Antwerpsesteenweg 25
2550 KONTICH
+32 (0)3 457 73 00
Maak een afspraak

CONSULTATIE | ONDERZOEK | OOGCHIRURGIE 's Herenbaan 172 2840 RUMST +32 (0)3 880 90 11 Aanwezig op ma 14u-17u en do 9u-12u. Website A.Z. Rivierenland

OOGCHIRURGIE | LASERCHIRURGIE Xavier De Cocklaan 68/3 9830 SINT-MARTENS-LATEM +32 (0)9 281 20 80 Hier worden de laserbehandelingen en chirurgische ingrepen uitgevoerd zoals:
We beschikken over de meest recente, innovatieve & hoogtechnologische toestellen. Website LRC


LASIK is de techniek, die door het L.R.C. in België werd geïntroduceerd in 1996. Refractie is...
Lees meer » Getuigenissen »(Een lens met MEERDERE sterktes) kan voor u een oplossing zijn, wanneer u voor veraf en dichtbij scherp wilt...
Lees meer »Een implanteerbare contactlens is een ultradunne, zachte lens die in het oog wordt ingeplant tussen de natuurlijke lens en de iris. Net zoals...
Lees meer »Ontwikkelingen in inplanttechnologie en in chirurgische mogelijkheden maken het nu mogelijk om het resultaat na cataractingrepen te...
Lees meer »Ingreep volgens de FAKO methode. Het cataract, ofwel staar, wordt in de volksmond ook beschreven als: "een velletje voor de ogen".
Lees meer »Verhoogde oogdruk (Glaucoom). Glaucoom is een langzame evoluerende oogaandoening die er
stelselmatig voor
zorgt
dat het zicht...
Men onderscheid klinisch 2 vormen.
- Een rustige vorm of “form fruste keratoconus”
- Een progressieve vorm
Pterygium is een bindweefselverdikking, die groeit van de neuskant ooghoek en zich uitbreidt en vastzet op het hoornvlies.
Lees meer »Strabisme of Scheelzien. Men onderscheid bij strabisme twee belangrijke aspecten.
Enerzijds is er het zichtbare...
Weinig gebieden van het menselijk lichaam zijn zo gevoelig voor de effecten van de zwaartekracht en voor vochtophoping als de oogleden.
Lees meer »Traanwegverstopping: Normaliter "smeert" de traan het oogoppervlak en de traan wordt door de traanpunten naar de neus afgevoerd.
Lees meer »

Selecteer het gewenste item en kijk onderaan dit menu voor de informatie
Astigmatisme

Om een perfect beeld op het netvlies te krijgen dient de voorkant van het oog mooi bolvormig te
zijn.
Als het oog eerder ovaal is ("eivormig") dan verstoort dit de beeldvorming (de beelden zijn
uitgerekt).
Meestal is dit aangeboren op erfelijke basis en verandert dit niet tijdens het leven. Deze
afwijking
wordt
gecompenseerd met ovale glazen ("cilinder-glazen") die in de tegenovergestelde richting van de oog-
afwijking
in het brilglas gezet worden (daarom is de as van de cilinder belangrijk).
Cilinderglazen wennen is soms moeilijk en duurt wel eens enkele dagen à weken. Astigmatisme kan het
"rijpen"
van het zicht verstoren, zodat een lui oog ontstaat. Astigmatisme dient dan ook vroegtijdig gecorrigeerd
te
worden (liefst voor het zesde levensjaar).
Zachte contactlenzen geven geen goed zicht bij een duidelijk uitgesproken astigmatisme (cilinder
van meer
dan -1.5).
Glasvochtvlokken

Vele mensen worden ongerust wanneer ze plots in hun gezichtsveld enkele vlekjes waarnemen, die
schijnbaar
in de lucht hangen, en die zich drijvend verplaatsen met de bewegingen van het oog (witte bladzijden,
plafond,
sneeuw, enz.), maar ze verdwijnen in de duisternis.
Dit verschijnsel("glasvochtvlokken") kan door 2 verschillende fenomenen verklaard worden,
naargelang ze
progressief
of eerder plots optreden:
a) Progressief ontstaan: MEEST BANALE OORZAAK
Het oog is te beschouwen als een holle bol die gevuld is met een gelei-achtige massa, zo klaar als
glas (
vandaar de naam: "glasvocht"). Die massa bestaat uit een egale mengeling van water en collageen-draadjes.
Met
ouder worden kan dit zich gaan ontmengen.Als gevolg hiervan ontstaan waterblaasjes en kleine draadjes.
Het zijn schaduwbeelden van deze drijvende deeltjes die door het licht op het netvlies worden
geprojecteerd.
je ervaart dit als " vliegende vliegen voor het oog". Een behandeling is overbodig, want meestal gaat het
over
een verouderingsproces van het glasvocht dat zich spijtig genoeg niet vernieuwd in de loop van de jaren.
Dit
verouderingsproces begint reeds rond de leeftijd van 20 tot 30 jaar en is waarneembaar rond de 50 jaar.
Nochtans
klaagt niet iedereen over " vliegende vliegen". Dit komt waarschijnlijk door het aantal drijvende
lichaampjes
en door hun plaats ten opzichte van de gezichtsas. Sommige mensen daarentegen schenken er geen aandacht
aan,
daar waar het voor anderen een obsessie kan worden. Bijziende personen worden vroeger aangetast en bij hen
kent het verschijnsel een sneller verloop. Dit wordt verklaard door het feit dat het oog bij bjizienden
groter
is.
In het algemeen, leert men er mee leven. In het tegenovergestelde geval, worden ze minder
waarneembaar
door
het dragen van getinte brilglazen die de contrasten zullen verzwakken.
b) Plots optreden: "GLASVOCHTLOSLATING"
Als de "vliegen" van de ene dag op de andere verschijnen, gaat het om een glasvochtloslating; Dit
laatste
is ook een banaal leeftijdsgebonden fenomeen, dat bestaat uit het progressief krimpen van het glasvocht
(een
bolvormige gel-massa die het oog vult) zodat die glasvochtstructuur plots (van de ene dag op de andere)
loskomt
van het netvlies (het vlies dat de binnenzijde van het oog bekleed).
Soms kan een slag tegen het oog een uitlokkende factor zijn. meestal verloopt dit symptoomloos.
Soms
komen
er echter storende glasvocht-organisaties (vroegere bindingen thv het netvlies) pal centraal te zitten wat
dan leidt tot de typische "vliegende vliegen"( bij bepaalde mensen kan dit erg storend zijn). Die vroegere
bindingen hangen soms nog vast aan het netvlies zodat ze tractie uit op het netvlies( gelukkig meestal
tijdelijk),
wat dan leidt tot de typische lichtflitsklachten.
Uitzonderlijk kunnen aldus netvliesscheuren ontstaan, wat dan in een tweede tijd tot een
netvliesloslating
kan leiden. Scheuren konden op heden bij u niet aangetoond worden. Een controle na 1 maand is gepland, om
met
zekerheid ontwikkelde netvliesscheuren uit te sluiten. Die kunnen dan eventueel met de laser behandeld
worden
(vrijwel pijnloos-geen opname nodig) om te voorkomen dat een netvliesloslating zou ontstaan. Dit laatste
zou
eventueel chirurgisch moeten hersteld worden.
Indien de zwarte vlekken en de lichtflitsen belangrijk zouden toenemen, moet echter eerder een
consultatie
aangevraagd worden.
Dit moet zeker gebeuren als u een gordijn zou ervaren voor de ogen.
Premycin P oogdruppels kunnen voorgeschreven worden in de hoop dat zijn ontstekingsremmend effect
sneller
tot resorptie van de bindingen kunnen leiden (alhoewel dit geen wondermiddel is).
Meer moet je echter hopen dat die oude bindingen door de zwaarte-kracht uitzakken in enkele maanden
tijd.
Dit kan echter niet gebeuren als de bindingen nog vasthangen. Zo wordt verklaard dat bepaalde mensen na
vele
jaren nog altijd die vliegende vliegen zien.
TIP: HOE MINDER JE OP DE VLEKJES LET, HOE MINDER LAST !!!
Herpes Zoster
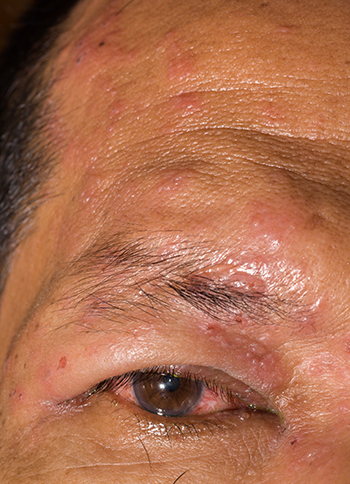
Wat is Herpes Zoster?
Herpes Zoster, beter bekend als gordelroos, is een virale ziekte die een huidziekte veroorzaakt.
deze
gaat
gepaard met roodheid en met vocht gevulde blaasjes. De blaasjes vormen korstjes en kunnen littekens geven.
Wat is de oorzaak van Herpes Zoster?
Het Varicella Zoster virus, hetzelfde als van de waterpokken, is de veroorzaker van de Herpes
zoster.Na
jaren
in een soort slaapstadium te hebben verkeerd, kan het virus weer actief worden. Dit gebeurt meestal bij
oudere
mensen of bij mensen met een verminderde afweer.
Verschijnselen
De eerste symptomen zijn ernstige pijn of jeuk, gevolgd door roodheid van de huid. Tenslotte enkele
of
meerdere
met vocht gevulde blaasjes. De verspreiding van de blaasjes volgt het patroon van de aangedane zenuw. De
pijn
is meestal hevig en gaat gepaard met branderigheid, een kloppend gevoel en overgevoeligheid van de
aangedane
huid. De roodheid duurt drie tot zes weken maar sommige patiënten houden maanden en soms jaren last van de
pijn. Dit noemen we het "post-herpetische pijn syndroom". Het is moeilijk te behandelen.
Hoe kan het oog meedoen met de Herpes Zoster?
Herpes Zoster zit meestal in de zenuwen rond het oog, vooral de zenuwen die het gevoel van het
bovenooglid,
de huid van het voorhoofd en de neuspunt verzorgt. Als het virus de gevoelszenuw van het oog infecteert
kan
dit leiden tot ernstige problemen zoals hoornvlies zweren, ontsteking en glaucoom. Deze verschijnselen
kunnen
gelijktijdig met de huid symptomen ontstaan, maar ook weken nadat de blaasjes zijn verdwenen. De
aanhoudende
pijn wordt veroorzaakt door beschadiging van de gevoelszenuwen die nog jaren overgevoelig kunnen blijven.
Wat is de behandeling van Herpes Zoster?
De behandeling bestaat uit pijnbestrijding. Goede hygiëne kan verspreiding van de infectie
tegengaan of
beperken.
Antivirale medicijnen, corticosteroïden en andere medicijnen kunnen in bepaalde situaties verbetering
geven.
Als het oog geïnfecteerd is kan er behandeld worden met oogdruppels,oogzalf, tabletten of een infuus. De
meeste
patiënten genezen zonder restverschijnselen.
Complicaties
Sommige patiënten houden ondanks de vele medicijnen blijvende schade aan het gezichtsvermogen of
blijven
pijn
houden nadat de oorspronkelijke klachten zijn verdwenen.
Corneale UV cross-linking - Keratoconus
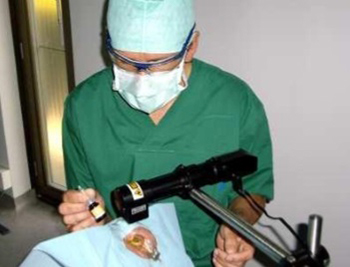
UV collageen crosslinking is een nieuwe techniek om het hoornvlies te verstevigen. De behandeling
bestaat
erin een combinatie toe te passen van UV licht en een lokaal ingedruppeld riboflavine om de stevigheid van
de steunvezels, (collageen) van het hoornvlies te vergroten. Hierdoor wordt de verzwakking door verdunning
van het hoornvlies, zoals we zien bij o.a. keratoconus, stopgezet.
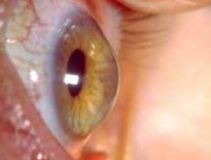
Keratoconus
Vanaf de leeftijd van 2 jaar treedt keratoconus op. De oorzaak is niet goed gekend. Het komt
familiaal
voor,
wat een erfelijke factor doet vermoeden. De enige zekere oorzaak van keratoconus is regelmatig krachtig
wrijven
in de ogen. Voornamelijk patiënten met eczema hebben deze gewoonte. De symptomen van keratoconus zijn een
gevolg
van de vervorming van het hoornvlies: dit verdunt en puilt kegelvormig uit. Dit leidt tot verminderd zicht
met of zonder bril, halo’s, lichtverstrooing en verblinding.
Wat is keratoconus:
Men onderscheid klinisch 2 vormen:
- Een rustige vorm of “ form fruste keratoconus”
- Een progressieve vorm
Form fruste:
Hier zijn er dikwijls geen klachten. Met lenzen of bril kan het zicht gecorrigeerd worden. Dikwijls
wordt
dit bij toeval ontdekt bij het nemen van topografische beelden van het hoornvlies. Deze vorm dient
opgevolgd
te worden, zonder onmiddelijke behandeling.
Progressieve vorm:
Deze vorm van keratoconus manifesteert zich tijdens de adolescentie. Het hoornvlies wordt dunner,
onregelmatiger
en puilt verder uit. Verbetering van het zicht wordt steeds moeilijker, harde lenzen bieden tijdelijk nog
een
oplossing.
Het astigmatisme vervormt het zicht verder zodat lenzen dit uiteindelijk ook niet meer kunnen
wegfilteren.
Tot vorig jaar was de enige behandeling dan een hoornvliestransplantatie. Hierbij zijn er belangrijke
problemen,
zoals gekende afstotingsverschijnselen, langdurig (vele jaren) plaatselijk behandelen met cortisone
druppels
en slechts beperkt zicht.
Vanaf 2008 kan deze vorm op een veilige methode behandeld worden met UV- crosslinking. Hierdoor
wordt in
tegenstelling
tot de tot op heden gebruikte technieken, voor de eerste maal het hoornvlies ook effectief verstevigd. Na
dat
stabilisatie bekomen wordt, kan een thorische lens ingepland worden, ofwel kan een topografische gestuurde
laserbehandeling (PRK) verricht worden.
NIEUW
Nieuwe ontwikkelingen in de oogchirurgie bieden nu de mogelijkheid om tijdens dezelfde ingreep
het door
de keratoconus sterk vervormde hoornvlies in één tijd te egaliseren met de laser en tevens te
verstevigen
door crosslinking.
Dit is de nieuwste evolutie op gebied van behandeling van keratoconus. Tevens kan na de
versteviging van
het hoornvlies, een speciale zachte contactlensaangepast worden in mijn kabinet.
Hiervoor wordt samengewerkt met een gespecialiseerde optometrist, die de aanpassingen zal
verrichten in
mijn kabinet. Ondanks het feit dat deze lenzen zeer duur zijn (+/-850 €) worden deze volledig
terugbetaald
door het RIZIV. Het zien of het zicht kan hierdoor significant verbeteren!
Ingreep
De ingreep verloopt ambulant en duurt ongeveer 1.45 min. De verdoving wordt verricht via
oogdruppels.
Vooreerst
wordt het voorste laagje (epitheel) van het hoornvlies verwijderd. Dit laat toe dat de Vitamine B2
(Riboflavine)
goed in de steunlaag van het hoornvlies kan doordringen. Nu worden regelmatig de druppels Riboflavine
ingedruppeld
gedurende 10 à 15 min. Na controle van de aanwezigheid van Vitamine B2 in de oogweefsels, wordt het
hoornvlies
30 min. belicht met U.V. licht. Tijdens de belichting worden zeer regelmatig druppels fysiologisch serum
aangebracht
om uitdroging te voorkomen. Op het einde van de procedure wordt een therapeutische zachte contactlens
aangebracht.
Deze blijft 3 dagen ter plaatse, en zal nadien door de oogarts weggenomen worden. U druppelt verder zelf
antibiotische
druppels in, samen met kunststranen. Nadien kan het oog wat pijnlijk aanvoelen. Dit gevoel verdwijnt na 2
à
3 dagen. Roodheid, getraan en gevoeligheid voor licht is de eerste dagen normaal. Controle’s worden na de
ingreep
verricht op dag 1- dag 3- na 1 week- na 3 weken- na 2 en 6 maanden. Dus de eerste weken zullen
verschillende
oogdruppels moeten ingedruppeld worden
Ptosis of dermatochalasis van de Bovenste Oogleden
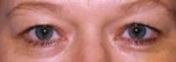
Functie van de oogleden
Het goed functioneren van de ogen hangt mede af van de positie en functie van de oogleden.
Bovendien
hebben
de oogleden grote invloed op het uiterlijk. De meest voorkomende afwijkingen van de bovenoogleden zijn een
teveel aan huid en een hangend ooglid. De onderoogleden kunnen (vooral ) op oudere leeftijd- naar binnen
of
naar buiten draaien. Al deze afwijkingen kunnen irritatie van de ogen en achteruitgaan van het zicht
veroorzaken.
Een operatie kan uitkomst bieden.
Afwijkingen van de oogleden Hangend bovenooglid (Ptosis) op latere leeftijd
Een hangend ooglid dat in de loop van het leven ontstaat, kan verschillende oorzaken hebben. Op
oudere
leeftijd
wordt het vaak veroorzaakt doordat de spier die het ooglid optilt geleidelijk loslaat van het ooglid. Op
jongere
leeftijd kan de spier ook loslaten, meestal komt dit door het langdurig dragen van harde contactlenzen.
Zeldzame
oorzaken van een hangend ooglid op volwassen leeftijd zijn o.a. spierziekten en afwijkingen van de
zenuwen.
Behandeling
Een correctie is mogelijk door onder plaatselijke verdoving een kleine insnede te maken in het
bovenoogooglid
en de spier weer vast te zetten.
Complicaties
In deze gevallen kan correctie van een hangend ooglid problemen veroorzaken met het sluiten van het
oog.
Dit
kan leiden tot pijn en slechtziendheid door uitdroging van het hoornvlies.
Resultaat
Operatie van een hangend ooglid levert niet in alle gevallen in één keer resultaat op. Heroperaties
zijn
dan
ook niet zeldzaam. Wanneer het verschil in hoogte tussen beide ogen 1 mm of minder bedraagt wordt het
resultaat
van de operatie als goed beschouwd.
Een teveel aan huid in de bovenoogleden(dermatochalasis)
Oorzaak
De huid van de oogleden is erg dun en daardoor gevoelig voor uitrekking. Veel mensen ontwikkelen
dan ook
in
de loop der jaren een teveel aan huid in de oogleden. Een iets teveel aan huid in de oogleden is alleen
cosmetisch
storend. Wanneer de huid echter over de ooglidrand hangt veroorzaakt dit beperking van het bovenste
gezichtsveld.
Vaak verslapt niet alleen de huid, maar ook het onderliggende bindweefsel. Hierdoor kan vet uit de oogkas
naar
voren gaan uitpuilen. Dit veroorzaakt zwelling van het ooglid.
Operatie
Deze gebeurt onder plaatselijke verdoving. Het teveel aan huid en vet wordt verwijderd. Na de
operatie
sluit
het oog enige tijd wat slechter.Hierdoor kan tijdelijk een gevoel van irritatie of zanderigheid optreden.
Het
litteken van de operatie valt weg in de huidplooi. Veroudering veroorzaakt soms een lagere positie van de
wenkbrauw.
Het kan nodig zijn dit eerst te corrigeren.
Complicatie
Een geringe assymetrie in de hoogte van de huidplooi of de littekens kan soms voorkomen.
Voorbereiding Operatie
Een goede verdoving bij een operatie is belangrijk, dus ook bij een operatie aan de oogleden. Deze
verdoving
kan algemeen (narcose) of een plaatselijke verdoving zijn. In beide gevallen zult u geen pijn voelen
tijdens
de ingreep. uw oogarts bespreekt met u, wat in uw geval het beste wordt geacht. Bij plaatselijke verdoving
hoeft u niet nuchter te zijn. De ingreep kan ambulant of via daghospitaal verlopen.
Bloedverdunnende middelen
Ooglidoperaties kunnen niet worden verricht tijdens het gebruik van bloedverdunnende medicatie.
1. De medicatie die asperine of acetylsalicyl-zuur bevatten. In overleg met de oogarts/huisarts
stopt u
14
dagen voor de ingreep met het gebruik van deze medicatie.
2. De oogarts/huisarts spreekt met u af wanneer u na de operatie weer met de bloedverdunnende
geneesmiddelen
kan starten.
Ook andere medicatie kunnen invloed hebben op de operatie. Vermeld daarom alle medicatie die u
gebruikt,
ook
allergie voor bijvoorbeeld pleisters is belangrijk om weten.
De dag van de ingreep
U mag geen wagen besturen, zorg ervoor dat iemand u begeleidt. Op de dag van de ingreep draagt u
geen
make-up,
nagellak of sierraden. U meldt zich op het afgesproken uur aan de balie van het ziekenhuis waar men u naar
de raaspleging oogziekten of naar het daghospitaal zal verwijzen. Bij aankomst krijgt u een
verdovingsdruppeltje
in uw beide ogen, waardoor u geen last van irritatie zult hebben tijdens de ingreep en u niet bang hoeft
te
zijn dat u zal knipperen. De oogarts spuit met een klein naaldje verdovingsvloeistof in het ooglid dat
gecorrigeerd
moet worden. Dit is wat gevoelig. Als de verdoving goed is ingewerkt, voert de oogarts de correctie uit en
het wondje wordt gehecht. Hierna gaat u terug naar de afdeling dagverpleging of mag u gewoon het
ziekenhuis
weer verlaten. U krijgt een controle- afspraak.
Complicaties
Ooglidoperaties zijn in het algemeen niet gevaarlijk. Zoals aan elke operatie is er toch een zeker
risico
aan verbonden. een blauw oog komt vaker voor, maar geneest snel. Lelijke littekens en infecties treden
zeer
zeldzaam op. De ernstigste complicatie van een ooglidoperatie is blindheid. Dit komt bij minder dan 1 op
5000
operaties voor. De oorzaak is een bloeding na de operatie waarbij het bloed zich ophoopt in de oogkas.
Daardoor
raken de oogzenuw en het oog beklemd.
Waarschuwing
Wanneer u na een ooglidoperatie merkt dat het oog gaat uitpuilen of dat u minder gaat zien, dient u
direct
contact op te nemen met uw oogarts.
Richtlijnen voor thuis
Pijnbestrijding:
- Mocht de wond erg irriteren kan u deze best koelen. Doe enkele ijsblokjes in een plastic zakje,
knoop
dit
goed dicht. Doe dit in een washandje en leg het dan op de wond. U kan ook Cool Packs gebruiken.
- Zonodig kan u de eerste 2 dagen de pijn met pijnstillers onderdrukken en dit langzaam afbouwen.
Wondverzorging:
- Knip de hechtingen niet korter, deze worden volgens afspraak bij de dokter verwijderd.
- De wondjes kunnen een beetje bloeden. U kunt dan de ogen wassen. Kook hiervoor een liter water
met een
afgestreken
theelepel zout en laat dit afkoelen. Was met deze vloeistof de huid schoon. Dep de huid droog met een
propere
handdoek.
- De oogleden zijn 10 dagen na de ingreep nog steeds een weinig gezwollen. Dit kan u na het
verwijderen
van
de hechtingen camoufleren met make-up.
- Na ongeveer 6 weken zijn de littekens hard en rood. Ook steken en jeuken ze een beetje. Maakt u
zich
hierover
niet ongerust, dit verdwijnt geleidelijk.
- De littekens zullen steeds minder zichtbaar worden. Het uiteindelijke aspect van de littekens is
niet
geheel
voorspelbaar en kan pas na anderhalf jaar echt beoordeeld worden.
Scheelzien

Scheelzien heeft twee belangrijke aspecten. Een zichtbaar aspect, de oogstand, die niet recht is en
een
onzichtbaar
aspect, namelijk het feit dat het scheel kijkende oog uitgeschakeld wordt, waardoor de kwaliteit van het
zien
achteruit gaat.
De stand van de ogen
De reden van uw bezoek aan de oogarts is meestal een afwijking van de stand van de ogen: de ogen
kijken
scheel.
De meest opvallende afwijking is gewoonlijk de horizontale: één oog staat teveel naar binnen of teveel
naar
buiten. De horizontale afwijking wordt echter vaak vergezeld van een vertikale. soms is deze vertikale
afwijking
te zien bij recht voor kijken, maar meestal wordt zij pas duidelijk bij opzij kijken. Deze vertikale
afwijking
draagt in vele gevallen bij tot het zichtbare scheelzien.
De horizontale afwijking kan gereduceerd worden door een bril, maar meestal staan de ogen dan toch
niet
helemaal
recht, zodat één oog uitgeschakeld blijft. Het kind is dan afhankelijk van een bril en ziet scheel wanneer
hij deze afdoet, bijvoorbeeld bij zwemmen of sportbeoefening. Dit kan aanleiding geven tot complexen.
Vanzelfsprekend
heeft de bril geen invloed op de vertikale afwijkingen.
Slechts in zeldzame gevallen kan een rechte oogstand bereikt worden door middel van druppeltjes of
van
oefeningen.
Vaak zal dan ook een operatie nodig zijn om het scheelzien op te heffen. Het is nooit zeker dat het
scheelzien
al na één operatie definitief verdwenen is. Het is altijd mogelijk dat meer dan één ingreep noodzakelijk
is
om tot een bevredigend resultaat te komen.
De kwaliteit van de gezichtsscherpte
In geval van scheelzien werken beide ogen niet meer samen. Eén oog gaat de hoofrol spelen en het
andere
onderdrukken:
dit wordt dan vaak een lui oog (amblyopie). Het is zeer belangrijk om amblyopie te voorkomen en /of te
behandelen.
Indien men dit niet doet, dan gaat de gezichtsscherpte van dit luie oog definitief verloren. De beste
manier
om een lui oog te voorkomen of te behandelen is afdekken(occlusie). Indien er reeds een lui oog is, wordt
het
goede oog afgedekt met een pleister. Op deze wijze wordt het luie oog opnieuw verplicht aktief te gaan
zien;
In het begin gaat dit moeilijk, maar meestal gaat het na een paar dagen reeds beter. Hoe groter de
weerstand
van het kind tegen afplakken is, hoe slechter de gezichtsscherpte en dus hoe groter het belang van de
afdektherapie
is. Indien geen lui oog kan worden aangetoond, dekken we afwisselend de ene dag het ene oog en de andere
dag
het andere oog af gedurende 1 uur. Dit doen we om te voorkomen dat een lui oog zou optreden.
Ook na de operatie moet er verder afgedekt worden!
Indien de gezichtsscherpte van beide ogen nog niet gelijk is, plakken we na de operatie het beste
oog nog
gedurende 1 tot 3 uur per dag af.(In sommige gevallen de hele namiddag). Indien de gezichtsscherpte gelijk
is aan beide ogen, worden de ogen afwisselend afgeplakt, dit om te voorkomen dat één van beide ogen de
overhand
krijgt op het andere, waardoor er opnieuw amblyopie en scheelzien zou kunnen ontstaan.
Het afplakken van de ogen is dus niet enkel bedoeld om een goede gezichtsscherpte te verkrijgen,
maar ook
om beide ogen recht te houden.
EEN OPERATIE IS GEPLAND
Voor de operatie
Meten van de gezichtsscherpte
De gezichtsscherpte wordt bepaald door middel van de E-test of de cijfer-test. Het is aan te raden
om bij
jonge kinderen thuis te oefenen met de E-test, zodat zij deze test goed begrijpen.
Meestal wordt wordt in verband met de gezichtsscherpte nog een ander onderzoek gedaan: het opmeten
van de
sterkte van de ogen zonder inspanning. Na het eerste bezoek aan de dokter krijgt u daarom, behalve een
nieuwe
afspraak en de opdracht één van de oogjes af te dekken, ook het recept mee voor Atropine-druppels. Deze
druppeltjes
moeten twee dagen voor het onderzoek in de ogen gedaan worden: één druppeltje 's morgens en één druppeltje
's avonds. U druppelt ook nog de dag van het onderzoek.
Tranende ogen

Inleiding
Kleine klieren van het slijmvlies en van de ooglidranden produceren tranen. Deze zorgen ervoor dat
het oog
steeds" gesmeerd "is. De traanklier, gelegen onder het bovenooglid, reageert bij emotie of oogirritatie en
produceert dan meer traanvocht. De geproduceerde tranen worden afgevoerd door de 2 traanpunten. Het
traanvocht
wordt als het ware door de oogleden hier ingepompt. Van de traanpunt gaan de tranen via een klein
kanaaltje
naar de traanzak en daarna via het neustraankanaal naar de neus ( dit verklaart waarom men moet snuiten na
huilen). Naast het "smeren" hebben de tranen een afweerfunctie en ook voeren ze viezigheid af. Bij een
verstopt
systeem gaat dit niet en kunnen ziektekiemen een ontsteking veroorzaken.
Oorzaken:
Veel tranen kan het gevolg zijn van:
1. Er is een bron van irritatie, een haartje tegen het oog.
2. De traanpunten zitten niet op de plaats of zijn verstopt.
3. Met name bij oudere mensen wordt het ooglid slapper en gaat afstaan. De traanpunt en de ooglidrand
liggen
dan niet goed tegen het oog en de tranen kunnen niet goed de traanpunten binnen gaan. Ook een
aangezichtsverlamming
kan een afstaand ooglid veroorzaken.
4. Verder kan er door een ontsteking, ongeval of zonder duidelijke oorzaak een verstopping van het
traankanaaltje,
de traanzak en/of traanneuskanaal zijn.
5. Een probleem in de neus waar het traanneuskanaal uitkomt kan ook een verstopping veroorzaken.
6. Ook kunnen droge ogen versterkt tranen oproepen: het oog is niet lekker gesmeerd. Dit geeft
aanleiding
tot irritatie en de traanklier gaat meer tranen maken. Deze tranen dragen echter niet bij aan het smeren
en
de irritatie blijft dus. kunsttranen kunnen deze kringloop doorbreken.
Bij kinderen in het eerste levensjaar komt versterkt tranen vrij vaak voor. In dat geval is de ingang
van
het neustraankanaal naar de neus nog niet geopend. Het betreffende oog traant en is ook vaak vies.
Onderzoek
° Er wordt gekeken of er een bron van irritatie is.
° Verder of de traanpunten open zijn en goed op de plaats liggen.
° De doorgankelijkheid van de traanweg kan getest worden door met een stomp naaldje fysiologisch zout
in te
spuiten: komt dit in de neus dan is de traanweg doorgankelijk.Een dergelijk onderzoek kan in bepaalde
gevallen
met contrastmiddel worden gedaan.
° Wanneer er een probleem in de neus wordt verondersteld kan er een KNO-arts worden geraadpleegd.
Behandeling
° Bron van irritatie behandelen, bv. haartjes verwijderen.
° Een ooglidoperatie wordt gedaan wanneer de traanpunten en/of het ooglid niet goed aanliggen. De
ingreep
gebeurt onder plaatselijke verdoving. Bloedverdunnende medicatie dient gestopt te worden.
° Wanner het probleem in de traanwegen zelf zit hangt de ingreep af van de plaats van de verstopping.
° Zit het kanaaltje dicht, dan is het soms mogelijk met een metalen staafje het kanaaltje op te
rekken
(sonderen)
met of zonder achterlating van een plastic slangetje.
° Soms is er geen andere mogelijkheid dan een glazen buisje ( van jones) achter te laten dat van de
neushoek
naar de neus loopt. Op die manier wordt de verstopping gepasseerd.
° Wanneer er een verstopping zit in de traanzak of neustraankanaal kan er een verbinding gemaakt
worden
tussen
de traanzak en de neus.
°( dacryocystorhinostomie= DCR). Het plaatsen van een buisje van Jones of een DCR- operatie gebeuren
meestal
onder algemene narcose.
°Plaatselijke verdoving is soms mogelijk. Bloedverdunners dienen tijdelijk gestopt te worden. Bij
ingrepen
als een DCR of een buisje van Jones kan er wel eens een nabloeding ontstaan.
° Bij kinderen gaat de stop voor de neusingang vaak spontaan in de eerste 9 maanden tot een jaar
open. In
de tussentijd kan bij een ontsteking antibiotica gegeven worden. Ook kan masseren van de traanzak helpen.
Wanneer
het probleem toch aanhoudt, is sonderen in verreweg de meeste gevallen een afdoende oplossing. Sondage bij
kinderen gebeurt onder algemene anaesthesie.
Droge ogen en wat u er kan tegen doen
Voor het downloaden van de folder :
Klik hier
Waaraan denken als u een kinderbril koopt

Een grappig montuurtje kan een kind stimuleren om een bril te dragen. Geregeld zijn daarom
verschillende
speelfiguurtjes(Mickey
Mouse/Smurf/HarryPotter) afgebeeld op een montuur. Een kinderbril vereist echter meer dan dat, zeker als
het
kind nog geen 10 jaar is.
1) HET MONTUUR:
''Flex-scharnieren''(plooibare scharnieren) geven minder lijn en maken monturen meer bestand tegen
ongevalletjes,
maar bij relatief zware glazen geven zij te weinig druk om de bril op zijn plaats te houden.
Krulveren(lees:
gekrulde haken, die achter de oren vasthangen) zijn een absolute must bij kleuters. Geregeld gaan die
immers
wild spelen en verliezen ze hun bril frequent als die anders dan met krulveren gefixeerd is. Bovendien is
de
neus van die kleuters nog onder-ontwikkeld, zodat zij onvoldoende steun geeft. De krulveren moeten wel
omgeven
zijn met plastiek, omdat de klassieke nikkeldraad anders snel contactallergie geeft. Bij oudere kinderen
kunnen
de klassieke hockey-veren gebruikt worden(eventueel iets bijgeplooid achter de oren).
2) HET AANPASSEN:
Het hoofd van kinderen groeit nogal snel zodat de maten gauw veranderen. Voor een goed aanpassend
montuur
moet de breedte van het voorstuk, gemeten tussen de schroeven van het scharnier,GELIJK ZIJN AAN DE BREEDTE
VAN DE SLAPEN. Een montuur kopen '' op de groei '' heeft weinig zin, omdat de centrage van de glazen niet
meer
optimaal is, als het kind groeit. Neus- en oorsteunen moeten zodanig aangepast zijn dat de bril goed
gefixeerd
blijft.Afzakken van de montuur is immers slecht omdat het kind geen optimale correctie krijgt( des te
meer,
daar het kind veel omhoog moet kijken), wat het rijpen van het zicht verstoort en een " lui oog'' in de
hand
werkt. Een te spannend montuur veroorzaakt pijn en kan maken dat de relatief lange wimpers van het kind
tegen
de glazen schuren, wat die heel snel vettig maken. De montuur rust dan ook op de wangen, zodat de glazen
heel
snel aandampen.
3) HET GLAS:
"Plastieken" glazen zijn duidelijk aan te raden: ze zijn licht en kunnen niet breken, zodat het oog
nooit
kan gekwetst worden door glasscherven, bij ongevalletjes. Een antikraslaag is echter wel ten zeerste
aanbevolen
bij plastieken glazen, omdat kinderen geregeld ruw omgaan met hun bril. De optische kwaliteit van de
glazen
gaat dan al snel verloren, zodat het rijpen van het zicht ( waarvoor de bril toch geregeld voorgeschreven
wordt
bij kinderen ) in het gedrang komt.In dit opzicht is de montage der glazen ook heel belangrijk: niet
optimale
centrage gaat negatief interfereren met de rijping van het zicht.
BELANGRIJKE REGEL BIJ KINDERBRILLEN:
Onder de leeftijd van acht jaar, moet iedere optische afwijking van het oog gecorrigeerd worden.
Anders
verstoort
dit het rijpen van het zicht en krijgen we een" lui oog". Een " lui oog" kan heel vervelend worden als
later
het goede oog verloren gaat door een ongeval of een ziekte.Als u maar 1 goed oog hebt, zult u ook meer
afwijzend
staan tov eventuele oogchirurgie later. Daarom betaalt het ziekenfonds glazen terug bij kinderen,
weliswaar
1-malig. Na het achtste jaar vervalt de reden om voor 1 minder goed oog een bril te moeten dragen, omdat
de
rijping van het zicht voltooid is. Geregeld zal uw kind de bril dan meer of zelfs volledig mogen aflaten,
ten
minste als het voldoende ziet zonder bril. Afdekken van het goede oog, om het slechte oog te oefenen, is
na
na het achtste jaar in ieder geval overbodig.
Leeftijdsgebonden Macula Degeneratie (LMD) Behandelbaar?

Degeneratie van de macula van het netvlies komt steeds vaker voor, en is boven de 65j. de
belangrijkste
oorzaak
van blijvende en progressieve aantasting van het zicht. In de Westerse wereld is leeftijdsgebonden macula
degeneratie
de belangrijkste oorzaak van blindheid. Vroege opsporing is essentieel, zodat tijdig een behandeling kan
gestart
worden.
Risicofactoren:
- Gekende risicofactoren zijn leeftijd vanaf 50j., familiale predispositie, het blanke ras en vrouwen
ontwikkelen
de aandoening vaker.
Beïnvloedbare risicofactoren:
- Rokers lopen tot 3x meer risico voor LMD.
- Sterke en regelmatige blootstelling aan de zon
- Zwaarlijvigheid en voeding arm aan groenten, fruit, vis en bruin brood - Hypertensie, en
hypecholesterolemie.
LMD: 2 vormen:
- Droge vorm: degeneratie van de macula zonder aanwezigheid van nieuwvaatvorming en/ of oedeem.
- Natte vorm: degeneratie met groei van nieuwe vaten onder de macula.
Klachten bij beide vormen:
Verminderd zicht, moeilijkheden met het herkennen gezichten , lezen wordt moeilijker, letters zijn
vervormd
of ontbreken. Waarnemen bij gewone voorwerpen van kromme lijnen ( bv. deurlijst ). Aanwezigheid van
donkere
vlek in centraal gezichtsveld. Het perifeer zicht blijft behouden.
Behandeling:
Het afremmen van de nieuwvaatvorming onder de macula kan leiden tot behoud en zelfs verbetering van
het
zicht.
Om dit te bekomen worden anti- vasculaire endotheel grouth factoren (anti – VEGF) rechtstreeks in de
oogbol
ingespoten. De oplaaddosis bestaat uit 3 intra-vitreale injecties met 1 maand tussentijd. Eventueel kunnen
nog 5 injecties gegeven worden over 1j. tijd. Indien voldaan wordt aan de criteria wordt deze vrij dure
behandeling
(>1000 €/per spuit) integraal vergoed door het RIZIV. Bij deze behandelingen, die ik sinds 2007 in het
A.Z.H.
Familie verricht, stel ik een zeer duidelijke regressie van de nieuwvaatvorming vast met vermindering tot
verdwijnen
van oedeem. In de meerderheid van de gevallen verbeterde de visus significant, en op zijn minst werd een
stabilisatie
bekomen.
Besluit:
De natte vorm van leeftijdsgebonden maculaire degeneratie kan met succes behandeld worden in ons
ziekenhuis
en biedt nieuwe hoop aan slechtzienden die anders onvermijdelijk zouden blind worden.
LASIK – EPILASIK – FEMTOSECOND LASER
ADVANTAGES
There are many advantages to having laser vision correction. Laser vision correction gives most
patients
the
freedom to enjoy their normal daily activities without the dependence of corrective lenses. It also allows
people to pursue careers that they would not have been eligible for without excellent vision. In general,
laser
vision correction can make your life much simpler and enjoyable.
EXPECTATIONS
What kind of result can I expect?
Although no one can promise patients “perfect” or 20/20 vision, most laser patients no longer need
glasses
or contacts to drive, play sports, watch TV, or participate in careers requiring excellent vision such as
police
and fire fighters. Even those who are severely nearsighted, farsighted, and astigmatic can be treated- and
achieve outstanding results.
The goal of laser vision correction is to achieve best visual result in the safest way. The goal is
not to
eliminate glasses and contacts completely but to dramatically reduce your dependence upon them in an
attempt
to help improve your quality of life. Night driving glasses may always be needed even when an excellent
visual
result is achieved.
Enhancement procedures are sometimes needed when a patient has a very high prescription. This is a
very
normal
part of the procedure that can be performed once your vision has stabilized unless it’ s medically unwise
or
unsafe. Adequate corneal tissue must be available to proceed with an enhancement procedure and a repeat
measurement
of the residual corneal thickness will be taken. Typically, patients considered for an enhancement
procedure
should have at least 1.00 diopter of residual hyperopia, myopia or astigmatism or unaided vision of 20/40
or
worse. Enhancement procedures should be performed once adequate corneal healing and stability is achieved.
Complications are an inherent part of surgery and despite our best efforts, training, and skill, we
recognize
that some patients will experience problems. It is our hope to educate you as to what those problems may
be
so that you can make an informed decision whether or not to proceed with the procedure. No one ever
believes
that they will be in the small percentage of people that develops a significant complication, so it is
important
for all candidates to appreciate that there are truly no guarantees.
Risk
It is important to note that the change of having a serious vision-threatening complication is much
less
than
1%. In general, most of the risk following the LASIK and PRK procedures are the same. However, while LASIK
does offer a faster and easier visual recovery, it also has specific risks due to the creation of the
corneal
flap. Femtosecond Laser treatment reduces possible flap risks to almost non existing.
Safety
Since May 2007, the United States Air Force approves LASIK for all aviation categories!! Wavefront
guided
Lasik is advised. Femtosecond laser treatment is advised. Since September 2007, NASA approves LASIK for
astronaut
applicants!! This means that this technique fulfils all the stringent criteria for safe eye surgery in
the
group of professionals with the highest demands.
REFRACTIVE COMPLICATIONS:
Refractive problems that may be encountered include too much correction, too little correction, a
prescription
imbalance between eyes, aggravation of muscle imbalance problems or a loss of effect from regression.
LASIK
and PRK may result in over corrections and under corrections due to the variability in patient healing
patterns
and other surgical variables, leaving patient nearsighted, farsighted, or with astigmatism. This may
require
patients to wear spectacles, contact lenses or undergo further surgery. Incidence of significant
overcorrection:
1 in 100 Incidence of significant under correction: varies with prescription.
LASIK PROCEDURE
Infection
This is probably the greatest risk during the first 48 to 72 hours following the procedure. You will
receive
antibiotic drops, to help prevent infection. Most minor infections are treated and quickly eliminated.
Incidence
of serious infection: 1 in 5000 for LASIK.
Post- Treatment Haze
Healing haze is the term for the collagen protein that develops on the surface of your eye following
the
procedure.
It is invisible to the naked eye and very rarely affects your vision. Most patients are not even aware
that
the have haze. Although treatable in most cases, haze usually clears gradually over the months following
the
procedure. Incidence of serious haze: 1 in 1000 for Lasik. Haze is almost non existing with Femtosecond
laser
flap creation.
Regression
Regression refers to the tendency of the eye to bounce back somewhat towards your original
prescription
following
Laser Vision Correction. If your vision regresses, you may require an enhancement procedure or a thin pair
of glasses. In most cases, the regression experienced is minimal and is accounted for when planning your
procedure.
In some cases, glasses for night driving may be all that is required by a patient who experiences
regression.
It is essential that you understand as much as possible about the risks associated with the excimer
laser
procedure. The risk of having a serious vision-threatening complication is much less than 1%, however, the
excimer laser procedure, like all surgical procedures, has limitations and risks.
Night glare
Even before having Laser Correction, many people experience poor night vision or night glare( haloes,
star
busting) when wearing glasses or contact lenses. Night glare, when present, is commonly immediately
following
the procedure and will typically last for three or four months.
By the time both your eyes are treated and six months have passed, your night glare tends to decrease
and
you should be back to where you began. However, rarely you may still require glasses for driving at night.
Incidence of significant glare: less than 1 in 1000.
Post-Treatment Discomfort
You may not have any pain or discomfort during the laser procedure itself. With new techniques, a
relative
small number of patient experience discomfort following the procedure, which can usually be easily treated
with medication. Most patient experience some irritation, sensitivity to light, and watering or swelling
of
their eyes for a few days following the procedure. Incidence: 1 in 50 for LASIK
Loss of Best Corrected Vision
A small number of patients experience a slight loss of visual sharpness or crispness following Laser
Vision
Correction ( compared to when they were wearing glasses before the procedure). If this occurs, you will
lose
the ability to read the bottom one to three lines of the eye chart. In some cases, the sharpness returns
over
a period of six to 12 months. This means that after the procedure, even with glasses or contact lenses,
you
may not be able to see as clearly as you did prior to the procedure. Incidence: 1 in 500
In a few instances, patient will actually gain sharpness of vision, meaning that their vision
following the
procedure is better than their best-corrected vision before the procedure.
LASIK PROCEDURE
LASIK Flap Complications
While only about 1% of patient have complications with their LASIK procedure, even fewer experience a
serious
flap related complication. This may result in loss of best corrected vision. Incidence: 1 in 500 With
Femtosecond
laser flap creation, flap complications are almost absent.
Corneal Flap Complications
The primary benefits of LASIK are related to the creation of the protective corneal flap. The corneal
flap
must be clinically adequate quality, thickness and size to proceed with laser treatment. Corneal flap
complications
range in severity from those that simply require healing to those that create permanent corneal
irregularities
resulting in blurred vision. The most severe LASIK complication is that of corneal perforation which has
been
reported, in the beginning of flap making, several dozen of times worldwide. Corneal flap complications
that
occur after LASIK procedure during the recovery period include displacement and wrinkling of the corneal
flap
and epithelial in-growth. With the Femtosecond laser, flap complications are almost not reported. Corneal
flap
problems include but are not limited to:
• Corneal flaps of inadequate size, typically to short, preventing laser treatment, and requiring the
LASIK
procedure to be repeated in 3-6 months. Typically no serious visual disturbance although glare and
shadowing
may occasionally be produced.
• Corneal flaps of inadequate thickness, may or may not be adequate for laser treatment, and may
result in
the procedure being stopped and repeated after 3-6 months. A thin corneal flap may result in a slow visual
recovery over weeks to months and possibly permanent blurred vision with or without laser treatment.
• Corneal flaps of inadequate quality or smoothness include a variety of corneal flap Problems which
may
produce
serious permanent corneal irregularities and significant visual blurring. Corneal flap irregularities may
be
produced because of inadequate suction pressure, inadequate orbital size, inadequate patient cooperation,
malfunction
or problems with the microkeratome, blade or suction apparatus.
• Corneal flaps are routinely hinged nasally or superiorly beneath the upper eyelid. A corneal hinge
is not
required for good visual result, but a hinged corneal flap is more secure and typically heals faster and
more
smoothly. It is possible depending upon the corneal shape, the suction ring alignment and the
microkeratome,
that a free corneal cap may be produced which is not hinged to the cornea. Although the laser treatment
can
still be performed, if any irregularities in flap thickness are noted, the corneal disc is immediately
replaced
and allowed to heal. If the free corneal flap is of excellent quality then the procedure is completed, but
special care must be taken during the first 24-48 hours not to displace the corneal cap. Loss of the
corneal
cap may result in scarring, and permanent corneal irregularity and the need for more invasive surgery.
• Corneal perforation is the most serious LASIK complication. With the new type of microkeratomes,
this
complication
is almost completely eliminated. Perforation of the cornea requires corneal suturing, and the need for an
intraocular
lens implant as the natural lens is usually lost or damaged. It should be appreciated that corneal
perforation
may also potentially result in infection, the need for a corneal transplant or even rarely blindness. This
complication occurred in the beginning period.
• Corneal flap displacement, partial or complete, occurs during the early post-operative period,
typically
during the first 12-24 hours, but may occur days to weeks later with trauma. Care should be taken to
protect
the eyes from trauma, as well as avoiding rubbing the eyes or forcefully closing the eyes during the first
week following LASIK. Partial displacement of the corneal flap may result in corneal striae or wrinkles,
which
blurs vision both qualitatively or quantitatively. Most corneal striae are treatable but some may be
resistant
to the treatment especially in highly nearsighted patients. Complete displacement of the corneal flap is
often
painful and requires urgent replacement. There is a higher risk of epithelial ingrowth and infection with
corneal
flap displacement.
LASIK PROCEDURE
Epithelial In-growth
Epithelial in-growth occurs during the first month following LASIK and is more likely to occur in
patients
with an abnormal or weakly adherent protective layer, for which age is a factor. Epithelial in-growth is
produced
when epithelial cells grow underneath the corneal flap during the healing of the corneal flap incision.
Epithelial
in-growth is more common with any trauma or breakdown of the epithelium, which is more common in LASIK
enhancement
procedures and long-term contact lens wearers. Treatment of this condition involves lifting the flap and
clearing
the cells away. Although most small areas of epithelial in-growth need only be monitored, untreated large
areas
of epithelial in-growth may discomfort vision and may actually damage the flap integrity if severe and
progressive.
POST- OPERATIVE CARE
Once your procedure is complete, you will be able to go home almost immediately to rest. Additional
drops
will be placed in your eyes and medication may be given to use over the next few days.
Your recovery will depend on which procedure you chose to have. If you have LASIK, you will receive
an eye
shield, that will be placed over your eyes. You should use the shield for the first few nights to protect
your
eyes while you are sleeping.
You will typically notice dramatic visual results within the first few days following the procedure.
By the
end of the second day, you will usually be able to resume all of your regular activities.
It is important for you to remember the following during this period:
• We recommend that you rest as much as possible following your procedure as sleep helps to speed up
recovery
tremendously.
* You should avoid swimming, hot tubs, or whirlpools for one week. Showers and baths are fine, but
try to
keep your eyes closed in the shower and avoid getting water and shampoo in your eyes for the first few
days.
• We recommend you to avoid eye make-up, gardening and dusty, dirty environments for one week.
Smoking is
allowed, but may find that smoke will be quite irritating.
• Watching TV and reading will strain and irritate your eyes for a few days. These Activities should
be
done
in moderation.
• We recommend that you avoid driving for the first few days following your procedure as you may
experience
blurred vision and the loss of depth perception. We will let you know when you are able to safely resume
driving.
If you follow these guidelines, your post-procedure healing should be smooth and trouble free, and
you
should
expect to achieve excellent results in the safest way.
For any further information, please feel free to make an appointment at my office.



Om een perfect beeld op het netvlies te krijgen dient de voorkant van het oog mooi bolvormig te
zijn.
Als het oog eerder ovaal is (" eivormig ") dan verstoort dit de beeldvorming (de beelden zijn
uitgerekt).
Meestal is dit aangeboren op erfelijke basis en verandert dit niet tijdens het leven. Deze
afwijking
wordt
gecompenseerd met ovale glazen ("cilinder-glazen") die in de tegenovergestelde richting van de oog-
afwijking
in het brilglas gezet worden (daarom is de as van de cilinder belangrijk).
Cilinderglazen wennen is soms moeilijk en duurt wel eens enkele dagen à weken. Astigmatisme kan
het
"rijpen"
van het zicht verstoren, zodat een lui oog ontstaat. Astigmatisme dient dan ook vroegtijdig
gecorrigeerd
te worden (liefst voor het zesde levensjaar).
Zachte contactlenzen geven geen goed zicht bij een duidelijk uitgesproken astigmatisme
(cilinder van
meer
dan -1.5).

Vele mensen worden ongerust wanneer ze plots in hun gezichtsveld enkele vlekjes waarnemen, die
schijnbaar
in de lucht hangen, en die zich drijvend verplaatsen met de bewegingen van het oog (witte bladzijden,
plafond,
sneeuw, enz.), maar ze verdwijnen in de duisternis.
Dit verschijnsel("glasvochtvlokken") kan door 2 verschillende fenomenen verklaard worden,
naargelang ze
progressief of eerder plots optreden:
a) Progressief ontstaan: MEEST BANALE OORZAAK
Het oog is te beschouwen als een holle bol die gevuld is met een gelei-achtige massa, zo klaar
als glas
( vandaar de naam: "glasvocht"). Die massa bestaat uit een egale mengeling van water en
collageen-draadjes.
Met ouder worden kan dit zich gaan ontmengen.Als gevolg hiervan ontstaan waterblaasjes en kleine
draadjes.
Het zijn schaduwbeelden van deze drijvende deeltjes die door het licht op het netvlies worden
geprojecteerd.
je ervaart dit als " vliegende vliegen voor het oog". Een behandeling is overbodig, want meestal gaat
het
over een verouderingsproces van het glasvocht dat zich spijtig genoeg niet vernieuwd in de loop van de
jaren. Dit verouderingsproces begint reeds rond de leeftijd van 20 tot 30 jaar en is waarneembaar rond
de 50 jaar. Nochtans klaagt niet iedereen over " vliegende vliegen". Dit komt waarschijnlijk door het
aantal
drijvende lichaampjes en door hun plaats ten opzichte van de gezichtsas. Sommige mensen daarentegen
schenken
er geen aandacht aan, daar waar het voor anderen een obsessie kan worden. Bijziende personen worden
vroeger
aangetast en bij hen kent het verschijnsel een sneller verloop. Dit wordt verklaard door het feit dat
het
oog bij bjizienden groter is.
In het algemeen, leert men er mee leven. In het tegenovergestelde geval, worden ze minder
waarneembaar
door het dragen van getinte brilglazen die de contrasten zullen verzwakken.
b) Plots optreden: "GLASVOCHTLOSLATING"
Als de "vliegen" van de ene dag op de andere verschijnen, gaat het om een glasvochtloslating;
Dit
laatste
is ook een banaal leeftijdsgebonden fenomeen, dat bestaat uit het progressief krimpen van het
glasvocht
(een bolvormige gel-massa die het oog vult) zodat die glasvochtstructuur plots (van de ene dag op de
andere)
loskomt van het netvlies (het vlies dat de binnenzijde van het oog bekleed).
Soms kan een slag tegen het oog een uitlokkende factor zijn. meestal verloopt dit symptoomloos.
Soms
komen
er echter storende glasvocht-organisaties (vroegere bindingen thv het netvlies) pal centraal te zitten
wat dan leidt tot de typische "vliegende vliegen"( bij bepaalde mensen kan dit erg storend zijn). Die
vroegere
bindingen hangen soms nog vast aan het netvlies zodat ze tractie uit op het netvlies( gelukkig meestal
tijdelijk), wat dan leidt tot de typische lichtflitsklachten.
Uitzonderlijk kunnen aldus netvliesscheuren ontstaan, wat dan in een tweede tijd tot een
netvliesloslating
kan leiden. Scheuren konden op heden bij u niet aangetoond worden. Een controle na 1 maand is gepland,
om met zekerheid ontwikkelde netvliesscheuren uit te sluiten. Die kunnen dan eventueel met de laser
behandeld
worden (vrijwel pijnloos-geen opname nodig) om te voorkomen dat een netvliesloslating zou ontstaan.
Dit
laatste zou eventueel chirurgisch moeten hersteld worden.
Indien de zwarte vlekken en de lichtflitsen belangrijk zouden toenemen, moet echter eerder een
consultatie
aangevraagd worden.
Dit moet zeker gebeuren als u een gordijn zou ervaren voor de ogen.
Premycin P oogdruppels kunnen voorgeschreven worden in de hoop dat zijn ontstekingsremmend
effect
sneller
tot resorptie van de bindingen kunnen leiden (alhoewel dit geen wondermiddel is).
Meer moet je echter hopen dat die oude bindingen door de zwaarte-kracht uitzakken in enkele
maanden
tijd.
Dit kan echter niet gebeuren als de bindingen nog vasthangen. Zo wordt verklaard dat bepaalde mensen
na
vele jaren nog altijd die vliegende vliegen zien.
TIP: HOE MINDER JE OP DE VLEKJES LET, HOE MINDER LAST !!!

Wat is Herpes Zoster?
Herpes Zoster, beter bekend als gordelroos, is een virale ziekte die een huidziekte
veroorzaakt. deze
gaat gepaard met roodheid en met vocht gevulde blaasjes. De blaasjes vormen korstjes en kunnen
littekens
geven.
Wat is de oorzaak van Herpes Zoster?
Het Varicella Zoster virus, hetzelfde als van de waterpokken, is de veroorzaker van de Herpes
zoster.Na
jaren in een soort slaapstadium te hebben verkeerd, kan het virus weer actief worden. Dit gebeurt
meestal
bij oudere mensen of bij mensen met een verminderde afweer.
Verschijnselen
De eerste symptomen zijn ernstige pijn of jeuk, gevolgd door roodheid van de huid. Tenslotte
enkele of
meerdere met vocht gevulde blaasjes. De verspreiding van de blaasjes volgt het patroon van de
aangedane
zenuw. De pijn is meestal hevig en gaat gepaard met branderigheid, een kloppend gevoel en
overgevoeligheid
van de aangedane huid. De roodheid duurt drie tot zes weken maar sommige patiënten houden maanden en
soms
jaren last van de pijn. Dit noemen we het "post-herpetische pijn syndroom". Het is moeilijk te
behandelen.
Hoe kan het oog meedoen met de Herpes Zoster?
Herpes Zoster zit meestal in de zenuwen rond het oog, vooral de zenuwen die het gevoel van het
bovenooglid,
de huid van het voorhoofd en de neuspunt verzorgt. Als het virus de gevoelszenuw van het oog
infecteert
kan dit leiden tot ernstige problemen zoals hoornvlies zweren, ontsteking en glaucoom. Deze
verschijnselen
kunnen gelijktijdig met de huid symptomen ontstaan, maar ook weken nadat de blaasjes zijn verdwenen.
De
aanhoudende pijn wordt veroorzaakt door beschadiging van de gevoelszenuwen die nog jaren overgevoelig
kunnen
blijven.
Wat is de behandeling van Herpes Zoster?
De behandeling bestaat uit pijnbestrijding. Goede hygiëne kan verspreiding van de infectie
tegengaan of
beperken. Antivirale medicijnen, corticosteroïden en andere medicijnen kunnen in bepaalde situaties
verbetering
geven. Als het oog geïnfecteerd is kan er behandeld worden met oogdruppels,oogzalf, tabletten of een
infuus.
De meeste patiënten genezen zonder restverschijnselen.
Complicaties
Sommige patiënten houden ondanks de vele medicijnen blijvende schade aan het gezichtsvermogen
of
blijven
pijn houden nadat de oorspronkelijke klachten zijn verdwenen.


UV collageen crosslinking is een nieuwe techniek om het hoornvlies te verstevigen. De
behandeling
bestaat
erin een combinatie toe te passen van UV licht en een lokaal ingedruppeld riboflavine om de stevigheid
van de steunvezels, (collageen) van het hoornvlies te vergroten. Hierdoor wordt de verzwakking door
verdunning
van het hoornvlies, zoals we zien bij o.a. keratoconus, stopgezet.
Keratoconus
Vanaf de leeftijd van 2 jaar treedt keratoconus op. De oorzaak is niet goed gekend. Het komt
familiaal
voor, wat een erfelijke factor doet vermoeden. De enige zekere oorzaak van keratoconus is regelmatig
krachtig
wrijven in de ogen. Voornamelijk patiënten met eczema hebben deze gewoonte. De symptomen van
keratoconus
zijn een gevolg van de vervorming van het hoornvlies: dit verdunt en puilt kegelvormig uit. Dit leidt
tot
verminderd zicht met of zonder bril, halo’s, lichtverstrooing en verblinding.
Wat is keratoconus:
Men onderscheid klinisch 2 vormen:
- Een rustige vorm of “ form fruste keratoconus”
- Een progressieve vorm
Form fruste:
Hier zijn er dikwijls geen klachten. Met lenzen of bril kan het zicht gecorrigeerd worden.
Dikwijls
wordt
dit bij toeval ontdekt bij het nemen van topografische beelden van het hoornvlies. Deze vorm dient
opgevolgd
te worden, zonder onmiddelijke behandeling.
Progressieve vorm:
Deze vorm van keratoconus manifesteert zich tijdens de adolescentie. Het hoornvlies wordt
dunner,
onregelmatiger
en puilt verder uit. Verbetering van het zicht wordt steeds moeilijker, harde lenzen bieden tijdelijk
nog
een oplossing.
Het astigmatisme vervormt het zicht verder zodat lenzen dit uiteindelijk ook niet meer kunnen
wegfilteren.
Tot vorig jaar was de enige behandeling dan een hoornvliestransplantatie. Hierbij zijn er belangrijke
problemen,
zoals gekende afstotingsverschijnselen, langdurig (vele jaren) plaatselijk behandelen met cortisone
druppels
en slechts beperkt zicht.
Vanaf 2008 kan deze vorm op een veilige methode behandeld worden met UV- crosslinking. Hierdoor
wordt
in tegenstelling tot de tot op heden gebruikte technieken, voor de eerste maal het hoornvlies ook
effectief
verstevigd. Na dat stabilisatie bekomen wordt, kan een thorische lens ingepland worden, ofwel kan een
topografische
gestuurde laserbehandeling (PRK) verricht worden.
NIEUW
Nieuwe ontwikkelingen in de oogchirurgie bieden nu de mogelijkheid om tijdens dezelfde
ingreep het
door
de keratoconus sterk vervormde hoornvlies in één tijd te egaliseren met de laser en tevens te
verstevigen
door crosslinking.
Dit is de nieuwste evolutie op gebied van behandeling van keratoconus. Tevens kan na de
versteviging
van het hoornvlies, een speciale zachte contactlensaangepast worden in mijn kabinet.
Hiervoor wordt samengewerkt met een gespecialiseerde optometrist, die de aanpassingen zal
verrichten
in mijn kabinet. Ondanks het feit dat deze lenzen zeer duur zijn (+/-850 €) worden deze volledig
terugbetaald
door het RIZIV. Het zien of het zicht kan hierdoor significant verbeteren!
Ingreep
De ingreep verloopt ambulant en duurt ongeveer 1.45 min. De verdoving wordt verricht via
oogdruppels.
Vooreerst wordt het voorste laagje (epitheel) van het hoornvlies verwijderd. Dit laat toe dat de
Vitamine
B2 (Riboflavine) goed in de steunlaag van het hoornvlies kan doordringen. Nu worden regelmatig de
druppels
Riboflavine ingedruppeld gedurende 10 à 15 min. Na controle van de aanwezigheid van Vitamine B2 in de
oogweefsels,
wordt het hoornvlies 30 min. belicht met U.V. licht. Tijdens de belichting worden zeer regelmatig
druppels
fysiologisch serum aangebracht om uitdroging te voorkomen. Op het einde van de procedure wordt een
therapeutische
zachte contactlens aangebracht. Deze blijft 3 dagen ter plaatse, en zal nadien door de oogarts
weggenomen
worden. U druppelt verder zelf antibiotische druppels in, samen met kunststranen. Nadien kan het oog
wat
pijnlijk aanvoelen. Dit gevoel verdwijnt na 2 à 3 dagen. Roodheid, getraan en gevoeligheid voor licht
is
de eerste dagen normaal. Controle’s worden na de ingreep verricht op dag 1- dag 3- na 1 week- na 3
weken-
na 2 en 6 maanden. Dus de eerste weken zullen verschillende oogdruppels moeten ingedruppeld worden

Functie van de oogleden
Het goed functioneren van de ogen hangt mede af van de positie en functie van de oogleden.
Bovendien
hebben
de oogleden grote invloed op het uiterlijk. De meest voorkomende afwijkingen van de bovenoogleden zijn
een teveel aan huid en een hangend ooglid. De onderoogleden kunnen (vooral ) op oudere leeftijd- naar
binnen
of naar buiten draaien. Al deze afwijkingen kunnen irritatie van de ogen en achteruitgaan van het
zicht
veroorzaken. Een operatie kan uitkomst bieden.
Afwijkingen van de oogleden Hangend bovenooglid (Ptosis) op latere leeftijd
Een hangend ooglid dat in de loop van het leven ontstaat, kan verschillende oorzaken hebben. Op
oudere
leeftijd wordt het vaak veroorzaakt doordat de spier die het ooglid optilt geleidelijk loslaat van het
ooglid. Op jongere leeftijd kan de spier ook loslaten, meestal komt dit door het langdurig dragen van
harde
contactlenzen. Zeldzame oorzaken van een hangend ooglid op volwassen leeftijd zijn o.a. spierziekten
en
afwijkingen van de zenuwen.
Behandeling
Een correctie is mogelijk door onder plaatselijke verdoving een kleine insnede te maken in het
bovenoogooglid
en de spier weer vast te zetten.
Complicaties
In deze gevallen kan correctie van een hangend ooglid problemen veroorzaken met het sluiten van
het
oog.
Dit kan leiden tot pijn en slechtziendheid door uitdroging van het hoornvlies.
Resultaat
Operatie van een hangend ooglid levert niet in alle gevallen in één keer resultaat op.
Heroperaties
zijn
dan ook niet zeldzaam. Wanneer het verschil in hoogte tussen beide ogen 1 mm of minder bedraagt wordt
het
resultaat van de operatie als goed beschouwd.
Een teveel aan huid in de bovenoogleden(dermatochalasis)
Oorzaak
De huid van de oogleden is erg dun en daardoor gevoelig voor uitrekking. Veel mensen
ontwikkelen dan
ook
in de loop der jaren een teveel aan huid in de oogleden. Een iets teveel aan huid in de oogleden is
alleen
cosmetisch storend. Wanneer de huid echter over de ooglidrand hangt veroorzaakt dit beperking van het
bovenste
gezichtsveld. Vaak verslapt niet alleen de huid, maar ook het onderliggende bindweefsel. Hierdoor kan
vet
uit de oogkas naar voren gaan uitpuilen. Dit veroorzaakt zwelling van het ooglid.
Operatie
Deze gebeurt onder plaatselijke verdoving. Het teveel aan huid en vet wordt verwijderd. Na de
operatie
sluit het oog enige tijd wat slechter.Hierdoor kan tijdelijk een gevoel van irritatie of zanderigheid
optreden.
Het litteken van de operatie valt weg in de huidplooi. Veroudering veroorzaakt soms een lagere positie
van de wenkbrauw. Het kan nodig zijn dit eerst te corrigeren.
Complicatie
Een geringe assymetrie in de hoogte van de huidplooi of de littekens kan soms voorkomen.
Voorbereiding Operatie
Een goede verdoving bij een operatie is belangrijk, dus ook bij een operatie aan de oogleden.
Deze
verdoving
kan algemeen (narcose) of een plaatselijke verdoving zijn. In beide gevallen zult u geen pijn voelen
tijdens
de ingreep. uw oogarts bespreekt met u, wat in uw geval het beste wordt geacht. Bij plaatselijke
verdoving
hoeft u niet nuchter te zijn. De ingreep kan ambulant of via daghospitaal verlopen.
Bloedverdunnende middelen
Ooglidoperaties kunnen niet worden verricht tijdens het gebruik van bloedverdunnende medicatie.
1. De medicatie die asperine of acetylsalicyl-zuur bevatten. In overleg met de oogarts/huisarts
stopt
u 14 dagen voor de ingreep met het gebruik van deze medicatie.
2. De oogarts/huisarts spreekt met u af wanneer u na de operatie weer met de bloedverdunnende
geneesmiddelen
kan starten.
Ook andere medicatie kunnen invloed hebben op de operatie. Vermeld daarom alle medicatie die u
gebruikt,
ook allergie voor bijvoorbeeld pleisters is belangrijk om weten.
De dag van de ingreep
U mag geen wagen besturen, zorg ervoor dat iemand u begeleidt. Op de dag van de ingreep draagt
u geen
make-up, nagellak of sierraden. U meldt zich op het afgesproken uur aan de balie van het ziekenhuis
waar
men u naar de raaspleging oogziekten of naar het daghospitaal zal verwijzen. Bij aankomst krijgt u een
verdovingsdruppeltje in uw beide ogen, waardoor u geen last van irritatie zult hebben tijdens de
ingreep
en u niet bang hoeft te zijn dat u zal knipperen. De oogarts spuit met een klein naaldje
verdovingsvloeistof
in het ooglid dat gecorrigeerd moet worden. Dit is wat gevoelig. Als de verdoving goed is ingewerkt,
voert
de oogarts de correctie uit en het wondje wordt gehecht. Hierna gaat u terug naar de afdeling
dagverpleging
of mag u gewoon het ziekenhuis weer verlaten. U krijgt een controle- afspraak.
Complicaties
Ooglidoperaties zijn in het algemeen niet gevaarlijk. Zoals aan elke operatie is er toch een
zeker
risico
aan verbonden. een blauw oog komt vaker voor, maar geneest snel. Lelijke littekens en infecties treden
zeer zeldzaam op. De ernstigste complicatie van een ooglidoperatie is blindheid. Dit komt bij minder
dan
1 op 5000 operaties voor. De oorzaak is een bloeding na de operatie waarbij het bloed zich ophoopt in
de
oogkas. Daardoor raken de oogzenuw en het oog beklemd.
Waarschuwing
Wanneer u na een ooglidoperatie merkt dat het oog gaat uitpuilen of dat u minder gaat zien,
dient u
direct
contact op te nemen met uw oogarts.
Richtlijnen voor thuis
Pijnbestrijding:
- Mocht de wond erg irriteren kan u deze best koelen. Doe enkele ijsblokjes in een plastic
zakje, knoop
dit goed dicht. Doe dit in een washandje en leg het dan op de wond. U kan ook Cool Packs gebruiken.
- Zonodig kan u de eerste 2 dagen de pijn met pijnstillers onderdrukken en dit langzaam
afbouwen.
Wondverzorging:
- Knip de hechtingen niet korter, deze worden volgens afspraak bij de dokter verwijderd.
- De wondjes kunnen een beetje bloeden. U kunt dan de ogen wassen. Kook hiervoor een liter
water met
een
afgestreken theelepel zout en laat dit afkoelen. Was met deze vloeistof de huid schoon. Dep de huid
droog
met een propere handdoek.
- De oogleden zijn 10 dagen na de ingreep nog steeds een weinig gezwollen. Dit kan u na het
verwijderen
van de hechtingen camoufleren met make-up.
- Na ongeveer 6 weken zijn de littekens hard en rood. Ook steken en jeuken ze een beetje. Maakt
u zich
hierover niet ongerust, dit verdwijnt geleidelijk.
- De littekens zullen steeds minder zichtbaar worden. Het uiteindelijke aspect van de littekens
is niet
geheel voorspelbaar en kan pas na anderhalf jaar echt beoordeeld worden.

Scheelzien heeft twee belangrijke aspecten. Een zichtbaar aspect, de oogstand, die niet recht
is en een
onzichtbaar aspect, namelijk het feit dat het scheel kijkende oog uitgeschakeld wordt, waardoor de
kwaliteit
van het zien achteruit gaat.
De stand van de ogen
De reden van uw bezoek aan de oogarts is meestal een afwijking van de stand van de ogen: de
ogen kijken
scheel. De meest opvallende afwijking is gewoonlijk de horizontale: één oog staat teveel naar binnen
of
teveel naar buiten. De horizontale afwijking wordt echter vaak vergezeld van een vertikale. soms is
deze
vertikale afwijking te zien bij recht voor kijken, maar meestal wordt zij pas duidelijk bij opzij
kijken.
Deze vertikale afwijking draagt in vele gevallen bij tot het zichtbare scheelzien.
De horizontale afwijking kan gereduceerd worden door een bril, maar meestal staan de ogen dan
toch niet
helemaal recht, zodat één oog uitgeschakeld blijft. Het kind is dan afhankelijk van een bril en ziet
scheel
wanneer hij deze afdoet, bijvoorbeeld bij zwemmen of sportbeoefening. Dit kan aanleiding geven tot
complexen.
Vanzelfsprekend heeft de bril geen invloed op de vertikale afwijkingen.
Slechts in zeldzame gevallen kan een rechte oogstand bereikt worden door middel van druppeltjes
of van
oefeningen. Vaak zal dan ook een operatie nodig zijn om het scheelzien op te heffen. Het is nooit
zeker
dat het scheelzien al na één operatie definitief verdwenen is. Het is altijd mogelijk dat meer dan één
ingreep noodzakelijk is om tot een bevredigend resultaat te komen.
De kwaliteit van de gezichtsscherpte
In geval van scheelzien werken beide ogen niet meer samen. Eén oog gaat de hoofrol spelen en
het andere
onderdrukken: dit wordt dan vaak een lui oog (amblyopie). Het is zeer belangrijk om amblyopie te
voorkomen
en /of te behandelen. Indien men dit niet doet, dan gaat de gezichtsscherpte van dit luie oog
definitief
verloren. De beste manier om een lui oog te voorkomen of te behandelen is afdekken(occlusie). Indien
er
reeds een lui oog is, wordt het goede oog afgedekt met een pleister. Op deze wijze wordt het luie oog
opnieuw
verplicht aktief te gaan zien; In het begin gaat dit moeilijk, maar meestal gaat het na een paar dagen
reeds beter. Hoe groter de weerstand van het kind tegen afplakken is, hoe slechter de gezichtsscherpte
en dus hoe groter het belang van de afdektherapie is. Indien geen lui oog kan worden aangetoond,
dekken
we afwisselend de ene dag het ene oog en de andere dag het andere oog af gedurende 1 uur. Dit doen we
om
te voorkomen dat een lui oog zou optreden.
Ook na de operatie moet er verder afgedekt worden!
Indien de gezichtsscherpte van beide ogen nog niet gelijk is, plakken we na de operatie het
beste oog
nog gedurende 1 tot 3 uur per dag af.(In sommige gevallen de hele namiddag). Indien de
gezichtsscherpte
gelijk is aan beide ogen, worden de ogen afwisselend afgeplakt, dit om te voorkomen dat één van beide
ogen
de overhand krijgt op het andere, waardoor er opnieuw amblyopie en scheelzien zou kunnen ontstaan.
Het afplakken van de ogen is dus niet enkel bedoeld om een goede gezichtsscherpte te
verkrijgen, maar
ook om beide ogen recht te houden.
EEN OPERATIE IS GEPLAND
Voor de operatie
Meten van de gezichtsscherpte
De gezichtsscherpte wordt bepaald door middel van de E-test of de cijfer-test. Het is aan te
raden om
bij jonge kinderen thuis te oefenen met de E-test, zodat zij deze test goed begrijpen.
Meestal wordt wordt in verband met de gezichtsscherpte nog een ander onderzoek gedaan: het
opmeten van
de sterkte van de ogen zonder inspanning. Na het eerste bezoek aan de dokter krijgt u daarom, behalve
een
nieuwe afspraak en de opdracht één van de oogjes af te dekken, ook het recept mee voor
Atropine-druppels.
Deze druppeltjes moeten twee dagen voor het onderzoek in de ogen gedaan worden: één druppeltje 's
morgens
en één druppeltje 's avonds. U druppelt ook nog de dag van het onderzoek.

Inleiding
Kleine klieren van het slijmvlies en van de ooglidranden produceren tranen. Deze zorgen ervoor
dat het
oog steeds" gesmeerd "is. De traanklier, gelegen onder het bovenooglid, reageert bij emotie of
oogirritatie
en produceert dan meer traanvocht. De geproduceerde tranen worden afgevoerd door de 2 traanpunten. Het
traanvocht wordt als het ware door de oogleden hier ingepompt. Van de traanpunt gaan de tranen via een
klein kanaaltje naar de traanzak en daarna via het neustraankanaal naar de neus ( dit verklaart waarom
men moet snuiten na huilen). Naast het "smeren" hebben de tranen een afweerfunctie en ook voeren ze
viezigheid
af. Bij een verstopt systeem gaat dit niet en kunnen ziektekiemen een ontsteking veroorzaken.
Oorzaken:
Veel tranen kan het gevolg zijn van:
1. Er is een bron van irritatie, een haartje tegen het oog.
2. De traanpunten zitten niet op de plaats of zijn verstopt.
3. Met name bij oudere mensen wordt het ooglid slapper en gaat afstaan. De traanpunt en de
ooglidrand
liggen dan niet goed tegen het oog en de tranen kunnen niet goed de traanpunten binnen gaan. Ook een
aangezichtsverlamming
kan een afstaand ooglid veroorzaken.
4. Verder kan er door een ontsteking, ongeval of zonder duidelijke oorzaak een verstopping van
het
traankanaaltje,
de traanzak en/of traanneuskanaal zijn.
5. Een probleem in de neus waar het traanneuskanaal uitkomt kan ook een verstopping veroorzaken.
6. Ook kunnen droge ogen versterkt tranen oproepen: het oog is niet lekker gesmeerd. Dit geeft
aanleiding
tot irritatie en de traanklier gaat meer tranen maken. Deze tranen dragen echter niet bij aan het
smeren
en de irritatie blijft dus. kunsttranen kunnen deze kringloop doorbreken.
Bij kinderen in het eerste levensjaar komt versterkt tranen vrij vaak voor. In dat geval is de
ingang
van het neustraankanaal naar de neus nog niet geopend. Het betreffende oog traant en is ook vaak vies.
Onderzoek
° Er wordt gekeken of er een bron van irritatie is.
° Verder of de traanpunten open zijn en goed op de plaats liggen.
° De doorgankelijkheid van de traanweg kan getest worden door met een stomp naaldje fysiologisch
zout
in te spuiten: komt dit in de neus dan is de traanweg doorgankelijk.Een dergelijk onderzoek kan in
bepaalde
gevallen met contrastmiddel worden gedaan.
° Wanneer er een probleem in de neus wordt verondersteld kan er een KNO-arts worden geraadpleegd.
Behandeling
° Bron van irritatie behandelen, bv. haartjes verwijderen.
° Een ooglidoperatie wordt gedaan wanneer de traanpunten en/of het ooglid niet goed aanliggen. De
ingreep
gebeurt onder plaatselijke verdoving. Bloedverdunnende medicatie dient gestopt te worden.
° Wanner het probleem in de traanwegen zelf zit hangt de ingreep af van de plaats van de
verstopping.
° Zit het kanaaltje dicht, dan is het soms mogelijk met een metalen staafje het kanaaltje op te
rekken
(sonderen) met of zonder achterlating van een plastic slangetje.
° Soms is er geen andere mogelijkheid dan een glazen buisje ( van jones) achter te laten dat van
de
neushoek
naar de neus loopt. Op die manier wordt de verstopping gepasseerd.
° Wanneer er een verstopping zit in de traanzak of neustraankanaal kan er een verbinding gemaakt
worden
tussen de traanzak en de neus.
°( dacryocystorhinostomie= DCR). Het plaatsen van een buisje van Jones of een DCR- operatie
gebeuren
meestal
onder algemene narcose.
°Plaatselijke verdoving is soms mogelijk. Bloedverdunners dienen tijdelijk gestopt te worden. Bij
ingrepen
als een DCR of een buisje van Jones kan er wel eens een nabloeding ontstaan.
° Bij kinderen gaat de stop voor de neusingang vaak spontaan in de eerste 9 maanden tot een jaar
open.
In de tussentijd kan bij een ontsteking antibiotica gegeven worden. Ook kan masseren van de traanzak
helpen.
Wanneer het probleem toch aanhoudt, is sonderen in verreweg de meeste gevallen een afdoende oplossing.
Sondage bij kinderen gebeurt onder algemene anaesthesie.
Droge ogen en wat u er kan tegen doen
Voor het downloaden van de folder :
Klik hier

Een grappig montuurtje kan een kind stimuleren om een bril te dragen. Geregeld zijn daarom
verschillende
speelfiguurtjes(Mickey Mouse/Smurf/HarryPotter) afgebeeld op een montuur. Een kinderbril vereist
echter
meer dan dat, zeker als het kind nog geen 10 jaar is.
1) HET MONTUUR:
''Flex-scharnieren''(plooibare scharnieren) geven minder lijn en maken monturen meer bestand
tegen
ongevalletjes,
maar bij relatief zware glazen geven zij te weinig druk om de bril op zijn plaats te houden.
Krulveren(lees:
gekrulde haken, die achter de oren vasthangen) zijn een absolute must bij kleuters. Geregeld gaan die
immers
wild spelen en verliezen ze hun bril frequent als die anders dan met krulveren gefixeerd is. Bovendien
is de neus van die kleuters nog onder-ontwikkeld, zodat zij onvoldoende steun geeft. De krulveren
moeten
wel omgeven zijn met plastiek, omdat de klassieke nikkeldraad anders snel contactallergie geeft. Bij
oudere
kinderen kunnen de klassieke hockey-veren gebruikt worden(eventueel iets bijgeplooid achter de oren).
2) HET AANPASSEN:
Het hoofd van kinderen groeit nogal snel zodat de maten gauw veranderen. Voor een goed aanpassend
montuur
moet de breedte van het voorstuk, gemeten tussen de schroeven van het scharnier,GELIJK ZIJN AAN DE
BREEDTE
VAN DE SLAPEN. Een montuur kopen '' op de groei '' heeft weinig zin, omdat de centrage van de glazen
niet
meer optimaal is, als het kind groeit. Neus- en oorsteunen moeten zodanig aangepast zijn dat de bril
goed
gefixeerd blijft.Afzakken van de montuur is immers slecht omdat het kind geen optimale correctie
krijgt(
des te meer, daar het kind veel omhoog moet kijken), wat het rijpen van het zicht verstoort en een "
lui
oog'' in de hand werkt. Een te spannend montuur veroorzaakt pijn en kan maken dat de relatief lange
wimpers
van het kind tegen de glazen schuren, wat die heel snel vettig maken. De montuur rust dan ook op de
wangen,
zodat de glazen heel snel aandampen.
3) HET GLAS:
"Plastieken" glazen zijn duidelijk aan te raden: ze zijn licht en kunnen niet breken, zodat het
oog nooit
kan gekwetst worden door glasscherven, bij ongevalletjes. Een antikraslaag is echter wel ten zeerste
aanbevolen
bij plastieken glazen, omdat kinderen geregeld ruw omgaan met hun bril. De optische kwaliteit van de
glazen
gaat dan al snel verloren, zodat het rijpen van het zicht ( waarvoor de bril toch geregeld
voorgeschreven
wordt bij kinderen ) in het gedrang komt.In dit opzicht is de montage der glazen ook heel belangrijk:
niet
optimale centrage gaat negatief interfereren met de rijping van het zicht.
BELANGRIJKE REGEL BIJ KINDERBRILLEN:
Onder de leeftijd van acht jaar, moet iedere optische afwijking van het oog gecorrigeerd worden.
Anders
verstoort dit het rijpen van het zicht en krijgen we een" lui oog". Een " lui oog" kan heel vervelend
worden
als later het goede oog verloren gaat door een ongeval of een ziekte.Als u maar 1 goed oog hebt, zult
u
ook meer afwijzend staan tov eventuele oogchirurgie later. Daarom betaalt het ziekenfonds glazen terug
bij kinderen, weliswaar 1-malig. Na het achtste jaar vervalt de reden om voor 1 minder goed oog een
bril
te moeten dragen, omdat de rijping van het zicht voltooid is. Geregeld zal uw kind de bril dan meer of
zelfs volledig mogen aflaten, ten minste als het voldoende ziet zonder bril. Afdekken van het goede
oog,
om het slechte oog te oefenen, is na na het achtste jaar in ieder geval overbodig.

Degeneratie van de macula van het netvlies komt steeds vaker voor, en is boven de 65j. de
belangrijkste
oorzaak van blijvende en progressieve aantasting van het zicht. In de Westerse wereld is
leeftijdsgebonden
macula degeneratie de belangrijkste oorzaak van blindheid. Vroege opsporing is essentieel, zodat
tijdig
een behandeling kan gestart worden.
Risicofactoren:
- Gekende risicofactoren zijn leeftijd vanaf 50j., familiale predispositie, het blanke ras en
vrouwen
ontwikkelen de aandoening vaker.
Beïnvloedbare risicofactoren:
- Rokers lopen tot 3x meer risico voor LMD.
- Sterke en regelmatige blootstelling aan de zon
- Zwaarlijvigheid en voeding arm aan groenten, fruit, vis en bruin brood - Hypertensie, en
hypecholesterolemie.
LMD: 2 vormen:
- Droge vorm: degeneratie van de macula zonder aanwezigheid van nieuwvaatvorming en/ of oedeem.
- Natte vorm: degeneratie met groei van nieuwe vaten onder de macula.
Klachten bij beide vormen:
Verminderd zicht, moeilijkheden met het herkennen gezichten , lezen wordt moeilijker, letters
zijn
vervormd
of ontbreken. Waarnemen bij gewone voorwerpen van kromme lijnen ( bv. deurlijst ). Aanwezigheid van
donkere
vlek in centraal gezichtsveld. Het perifeer zicht blijft behouden.
Behandeling:
Het afremmen van de nieuwvaatvorming onder de macula kan leiden tot behoud en zelfs verbetering
van het
zicht. Om dit te bekomen worden anti- vasculaire endotheel grouth factoren (anti – VEGF) rechtstreeks
in
de oogbol ingespoten. De oplaaddosis bestaat uit 3 intra-vitreale injecties met 1 maand tussentijd.
Eventueel
kunnen nog 5 injecties gegeven worden over 1j. tijd. Indien voldaan wordt aan de criteria wordt deze
vrij
dure behandeling (>1000 €/per spuit) integraal vergoed door het RIZIV. Bij deze behandelingen, die ik
sinds
2007 in het A.Z.H. Familie verricht, stel ik een zeer duidelijke regressie van de nieuwvaatvorming
vast
met vermindering tot verdwijnen van oedeem. In de meerderheid van de gevallen verbeterde de visus
significant,
en op zijn minst werd een stabilisatie bekomen.
Besluit:
De natte vorm van leeftijdsgebonden maculaire degeneratie kan met succes behandeld worden in ons
ziekenhuis
en biedt nieuwe hoop aan slechtzienden die anders onvermijdelijk zouden blind worden.
ADVANTAGES
vraag There are many advantages to having laser vision correction. Laser vision correction gives
most
patients
the freedom to enjoy their normal daily activities without the dependence of corrective lenses. It
also
allows people to pursue careers that they would not have been eligible for without excellent vision.
In
general, laser vision correction can make your life much simpler and enjoyable.
EXPECTATIONS
What kind of result can I expect?
Although no one can promise patients “perfect” or 20/20 vision, most laser patients no longer
need
glasses
or contacts to drive, play sports, watch TV, or participate in careers requiring excellent vision such
as police and fire fighters. Even those who are severely nearsighted, farsighted, and astigmatic can
be
treated- and achieve outstanding results.
The goal of laser vision correction is to achieve best visual result in the safest way. The goal
is not
to eliminate glasses and contacts completely but to dramatically reduce your dependence upon them in
an
attempt to help improve your quality of life. Night driving glasses may always be needed even when an
excellent
visual result is achieved.
Enhancement procedures are sometimes needed when a patient has a very high prescription. This is
a very
normal part of the procedure that can be performed once your vision has stabilized unless it’ s
medically
unwise or unsafe. Adequate corneal tissue must be available to proceed with an enhancement procedure
and
a repeat measurement of the residual corneal thickness will be taken. Typically, patients considered
for
an enhancement procedure should have at least 1.00 diopter of residual hyperopia, myopia or
astigmatism
or unaided vision of 20/40 or worse. Enhancement procedures should be performed once adequate corneal
healing
and stability is achieved.
Complications are an inherent part of surgery and despite our best efforts, training, and skill,
we
recognize
that some patients will experience problems. It is our hope to educate you as to what those problems
may
be so that you can make an informed decision whether or not to proceed with the procedure. No one ever
believes that they will be in the small percentage of people that develops a significant complication,
so it is important for all candidates to appreciate that there are truly no guarantees.
Risk
It is important to note that the change of having a serious vision-threatening complication is
much less
than 1%. In general, most of the risk following the LASIK and PRK procedures are the same. However,
while
LASIK does offer a faster and easier visual recovery, it also has specific risks due to the creation
of
the corneal flap. Femtosecond Laser treatment reduces possible flap risks to almost non existing.
Safety
Since May 2007, the United States Air Force approves LASIK for all aviation categories!!
Wavefront
guided
Lasik is advised. Femtosecond laser treatment is advised. Since September 2007, NASA approves LASIK
for
astronaut applicants!! This means that this technique fulfils all the stringent criteria for safe
eye
surgery in the group of professionals with the highest demands.
REFRACTIVE COMPLICATIONS:
Refractive problems that may be encountered include too much correction, too little correction, a
prescription
imbalance between eyes, aggravation of muscle imbalance problems or a loss of effect from regression.
LASIK
and PRK may result in over corrections and under corrections due to the variability in patient healing
patterns and other surgical variables, leaving patient nearsighted, farsighted, or with astigmatism.
This
may require patients to wear spectacles, contact lenses or undergo further surgery. Incidence of
significant
overcorrection: 1 in 100 Incidence of significant under correction: varies with prescription.
LASIK PROCEDURE
Infection
This is probably the greatest risk during the first 48 to 72 hours following the procedure. You
will
receive
antibiotic drops, to help prevent infection. Most minor infections are treated and quickly eliminated.
Incidence of serious infection: 1 in 5000 for LASIK.
Post- Treatment Haze
Healing haze is the term for the collagen protein that develops on the surface of your eye
following the
procedure. It is invisible to the naked eye and very rarely affects your vision. Most patients are not
even aware that the have haze. Although treatable in most cases, haze usually clears gradually over
the
months following the procedure. Incidence of serious haze: 1 in 1000 for Lasik. Haze is almost non
existing
with Femtosecond laser flap creation.
Regression
Regression refers to the tendency of the eye to bounce back somewhat towards your original
prescription
following Laser Vision Correction. If your vision regresses, you may require an enhancement procedure
or
a thin pair of glasses. In most cases, the regression experienced is minimal and is accounted for when
planning your procedure. In some cases, glasses for night driving may be all that is required by a
patient
who experiences regression.
It is essential that you understand as much as possible about the risks associated with the
excimer laser
procedure. The risk of having a serious vision-threatening complication is much less than 1%, however,
the excimer laser procedure, like all surgical procedures, has limitations and risks.
Night glare
Even before having Laser Correction, many people experience poor night vision or night glare(
haloes,
star busting) when wearing glasses or contact lenses. Night glare, when present, is commonly
immediately
following the procedure and will typically last for three or four months.
By the time both your eyes are treated and six months have passed, your night glare tends to
decrease
and you should be back to where you began. However, rarely you may still require glasses for driving
at
night. Incidence of significant glare: less than 1 in 1000.
Post-Treatment Discomfort
You may not have any pain or discomfort during the laser procedure itself. With new techniques, a
relative
small number of patient experience discomfort following the procedure, which can usually be easily
treated
with medication. Most patient experience some irritation, sensitivity to light, and watering or
swelling
of their eyes for a few days following the procedure. Incidence: 1 in 50 for LASIK
Loss of Best Corrected Vision
A small number of patients experience a slight loss of visual sharpness or crispness following
Laser
Vision
Correction ( compared to when they were wearing glasses before the procedure). If this occurs, you
will
lose the ability to read the bottom one to three lines of the eye chart. In some cases, the sharpness
returns
over a period of six to 12 months. This means that after the procedure, even with glasses or contact
lenses,
you may not be able to see as clearly as you did prior to the procedure. Incidence: 1 in 500
In a few instances, patient will actually gain sharpness of vision, meaning that their vision
following
the procedure is better than their best-corrected vision before the procedure.
LASIK PROCEDURE
LASIK Flap Complications
While only about 1% of patient have complications with their LASIK procedure, even fewer
experience a
serious flap related complication. This may result in loss of best corrected vision. Incidence: 1 in
500
With Femtosecond laser flap creation, flap complications are almost absent.
Corneal Flap Complications
The primary benefits of LASIK are related to the creation of the protective corneal flap. The
corneal
flap must be clinically adequate quality, thickness and size to proceed with laser treatment. Corneal
flap
complications range in severity from those that simply require healing to those that create permanent
corneal
irregularities resulting in blurred vision. The most severe LASIK complication is that of corneal
perforation
which has been reported, in the beginning of flap making, several dozen of times worldwide. Corneal
flap
complications that occur after LASIK procedure during the recovery period include displacement and
wrinkling
of the corneal flap and epithelial in-growth. With the Femtosecond laser, flap complications are
almost
not reported. Corneal flap problems include but are not limited to:
• Corneal flaps of inadequate size, typically to short, preventing laser treatment, and requiring
the
LASIK procedure to be repeated in 3-6 months. Typically no serious visual disturbance although glare
and
shadowing may occasionally be produced.
• Corneal flaps of inadequate thickness, may or may not be adequate for laser treatment, and may
result
in the procedure being stopped and repeated after 3-6 months. A thin corneal flap may result in a slow
visual recovery over weeks to months and possibly permanent blurred vision with or without laser
treatment.
• Corneal flaps of inadequate quality or smoothness include a variety of corneal flap Problems
which may
produce serious permanent corneal irregularities and significant visual blurring. Corneal flap
irregularities
may be produced because of inadequate suction pressure, inadequate orbital size, inadequate patient
cooperation,
malfunction or problems with the microkeratome, blade or suction apparatus.
• Corneal flaps are routinely hinged nasally or superiorly beneath the upper eyelid. A corneal
hinge is
not required for good visual result, but a hinged corneal flap is more secure and typically heals
faster
and more smoothly. It is possible depending upon the corneal shape, the suction ring alignment and the
microkeratome, that a free corneal cap may be produced which is not hinged to the cornea. Although the
laser treatment can still be performed, if any irregularities in flap thickness are noted, the corneal
disc is immediately replaced and allowed to heal. If the free corneal flap is of excellent quality
then
the procedure is completed, but special care must be taken during the first 24-48 hours not to
displace
the corneal cap. Loss of the corneal cap may result in scarring, and permanent corneal irregularity
and
the need for more invasive surgery.
• Corneal perforation is the most serious LASIK complication. With the new type of
microkeratomes, this
complication is almost completely eliminated. Perforation of the cornea requires corneal suturing, and
the need for an intraocular lens implant as the natural lens is usually lost or damaged. It should be
appreciated
that corneal perforation may also potentially result in infection, the need for a corneal transplant
or
even rarely blindness. This complication occurred in the beginning period.
• Corneal flap displacement, partial or complete, occurs during the early post-operative period,
typically
during the first 12-24 hours, but may occur days to weeks later with trauma. Care should be taken to
protect
the eyes from trauma, as well as avoiding rubbing the eyes or forcefully closing the eyes during the
first
week following LASIK. Partial displacement of the corneal flap may result in corneal striae or
wrinkles,
which blurs vision both qualitatively or quantitatively. Most corneal striae are treatable but some
may
be resistant to the treatment especially in highly nearsighted patients. Complete displacement of the
corneal
flap is often painful and requires urgent replacement. There is a higher risk of epithelial ingrowth
and
infection with corneal flap displacement.
LASIK PROCEDURE
Epithelial In-growth
Epithelial in-growth occurs during the first month following LASIK and is more likely to occur in
patients
with an abnormal or weakly adherent protective layer, for which age is a factor. Epithelial in-growth
is
produced when epithelial cells grow underneath the corneal flap during the healing of the corneal flap
incision. Epithelial in-growth is more common with any trauma or breakdown of the epithelium, which is
more common in LASIK enhancement procedures and long-term contact lens wearers. Treatment of this
condition
involves lifting the flap and clearing the cells away. Although most small areas of epithelial
in-growth
need only be monitored, untreated large areas of epithelial in-growth may discomfort vision and may
actually
damage the flap integrity if severe and progressive.
POST- OPERATIVE CARE
Once your procedure is complete, you will be able to go home almost immediately to rest.
Additional drops
will be placed in your eyes and medication may be given to use over the next few days.
Your recovery will depend on which procedure you chose to have. If you have LASIK, you will
receive an
eye shield, that will be placed over your eyes. You should use the shield for the first few nights to
protect
your eyes while you are sleeping.
You will typically notice dramatic visual results within the first few days following the
procedure. By
the end of the second day, you will usually be able to resume all of your regular activities.
It is important for you to remember the following during this period:
• We recommend that you rest as much as possible following your procedure as sleep helps to speed
up
recovery
tremendously.
* You should avoid swimming, hot tubs, or whirlpools for one week. Showers and baths are fine,
but try
to keep your eyes closed in the shower and avoid getting water and shampoo in your eyes for the first
few
days.
• We recommend you to avoid eye make-up, gardening and dusty, dirty environments for one week.
Smoking
is allowed, but may find that smoke will be quite irritating.
• Watching TV and reading will strain and irritate your eyes for a few days. These Activities
should be
done in moderation.
• We recommend that you avoid driving for the first few days following your procedure as you may
experience
blurred vision and the loss of depth perception. We will let you know when you are able to safely
resume
driving.
If you follow these guidelines, your post-procedure healing should be smooth and trouble free,
and you
should expect to achieve excellent results in the safest way.
For any further information, please feel free to make an appointment at my office.
Oogarts Paul Vermeulen
Antwerpsesteenweg 25
B 2550 KONTICH
![]() +32 (0)3 457 73 00
+32 (0)3 457 73 00
Gebruik dit formulier en ik zal u z.s.m. een antwoord sturen.